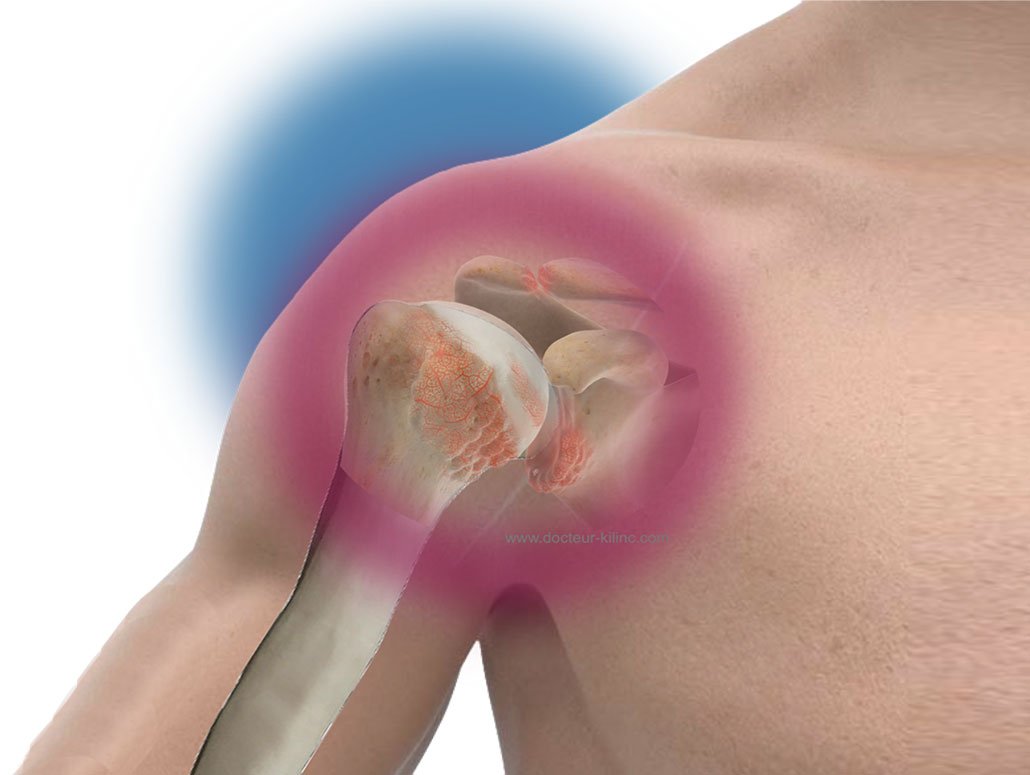
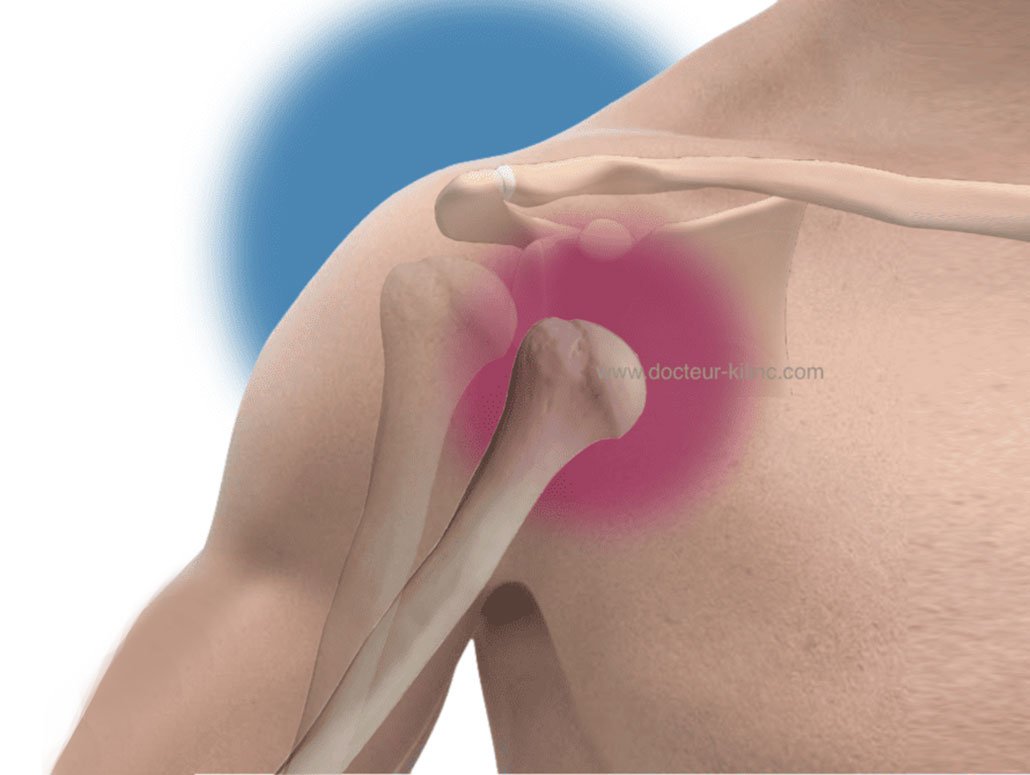
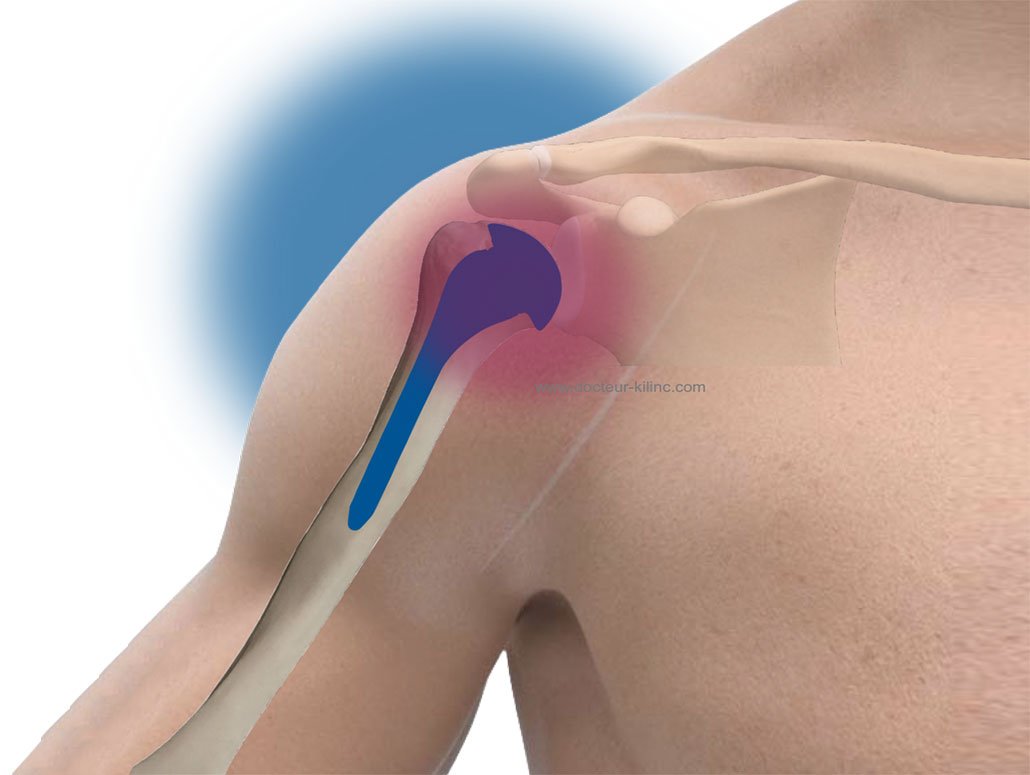
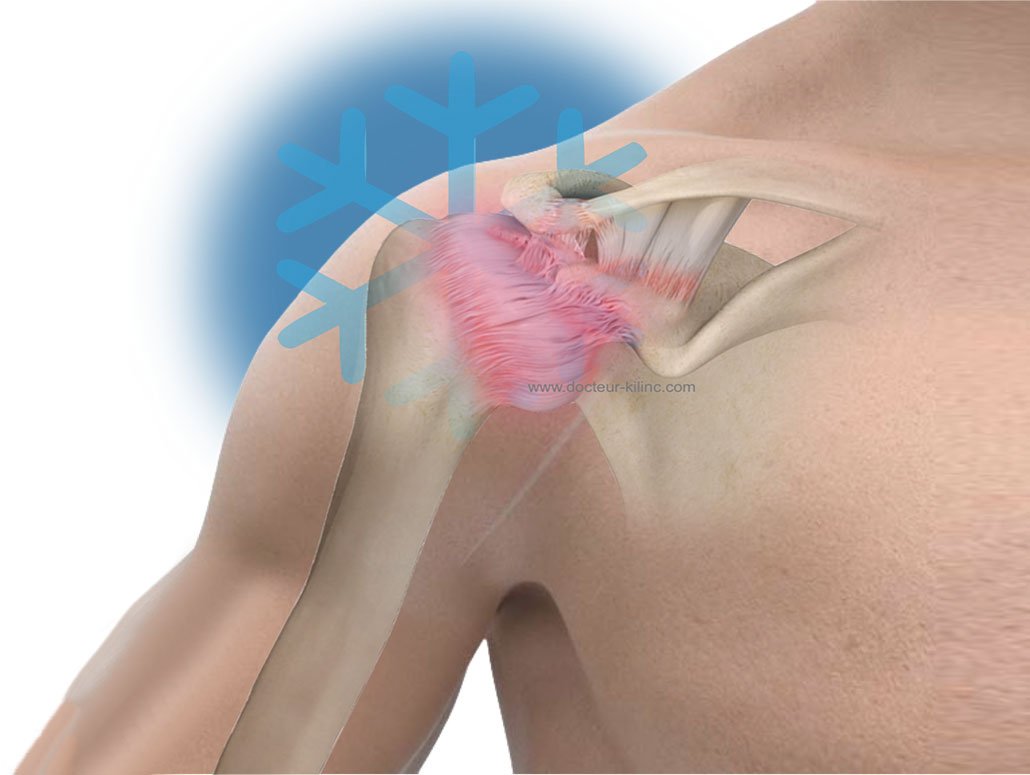
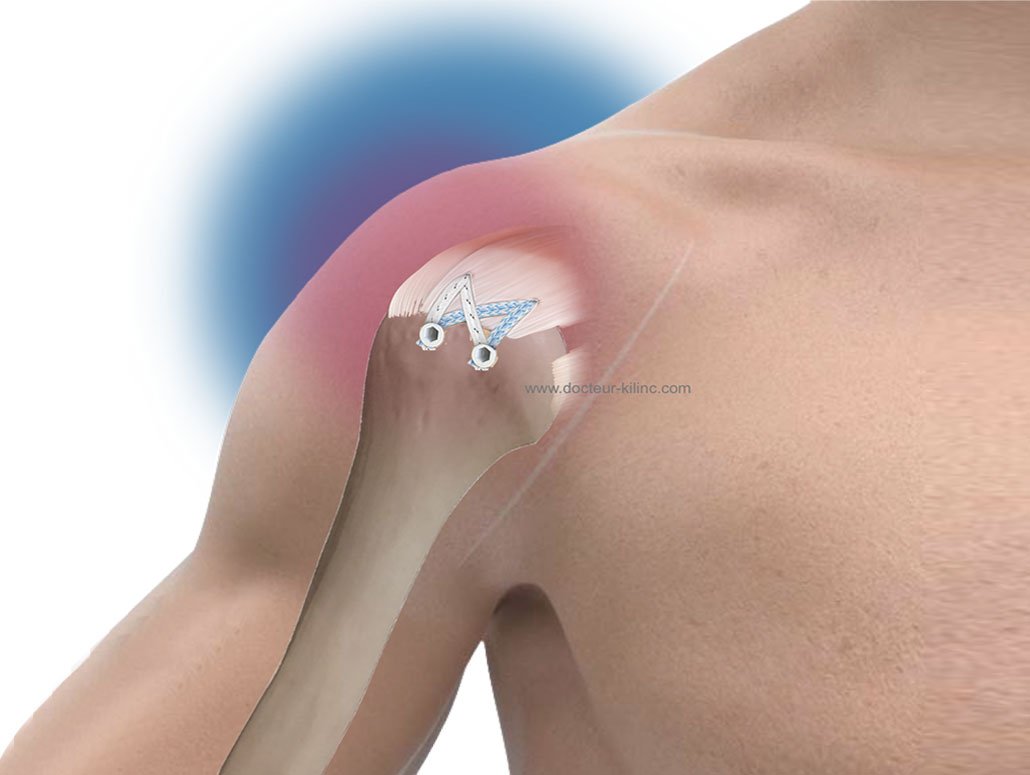
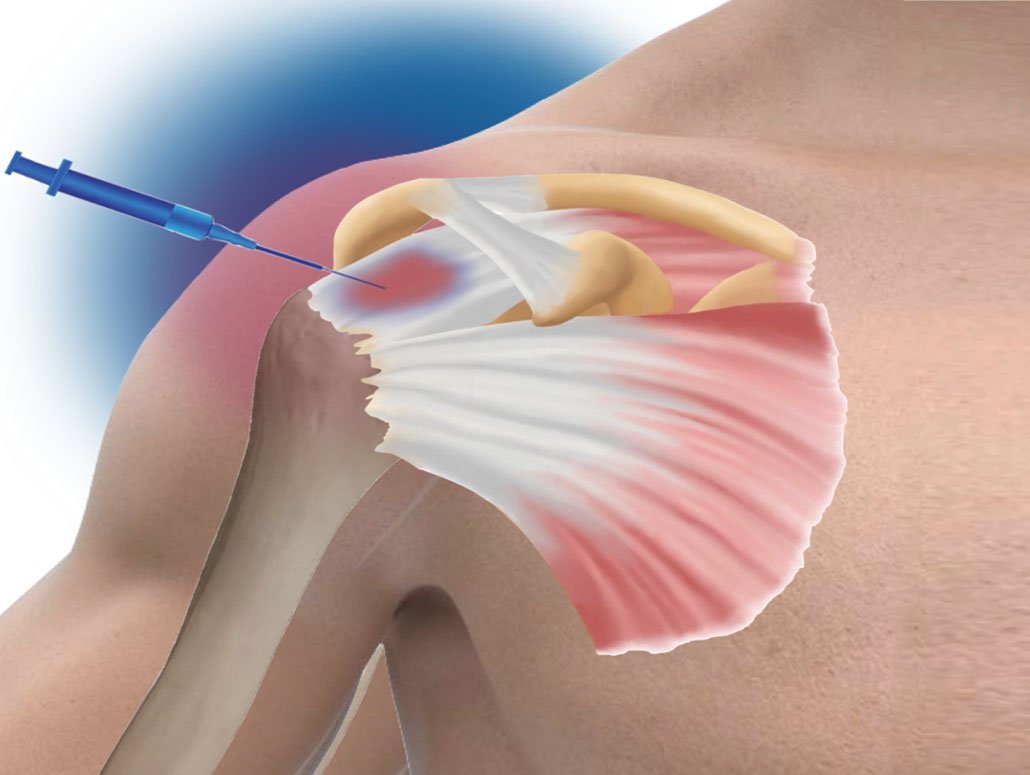
Pathologie de l’épaule
Chirurgie de l’épaule
L’opération, ou, la chirurgie de l’épaule traite l’ensemble des pathologies de l’épaule.
Cette discipline chirurgicale a connu une évolution significative grâce à l’introduction de l’arthroscopie de l’épaule.
Cette avancée a non seulement amélioré notre compréhension des mécanismes sous-jacents des pathologies de l’épaule, mais a également élargi les possibilités techniques de traitement.